こんにちは、たかしーです
今回は急変対応についてまとめてみました
以前の投稿でVT・VFについてはまとめているので、そちらも是非一緒に見てください


今回は急変対応時、どのような役割が必要なのか、プロトコールの復習などをメインにまとめてみました
- 胸骨圧迫
- 対応の違い
- 役割
胸骨圧迫
急変対応では、スタッフを集めるのと同時に胸骨圧迫を開始します
胸骨圧迫は必要な機材もないので、その場ですぐに始められる対応としてとても優れた方法です
有効な胸骨圧迫を施行するためには、いくつかのポイントがあります
・手掌基部を使い圧迫する
・圧迫部位は胸骨の下半分(両乳頭の間)
※剣状突起を押さないように
・5cm以上沈むように圧迫しますが、6cmを超えないようにします (小児の場合は胸の厚さの1/3)
・テンポは100~120回/分(毎回圧迫後元の位置に戻るよう意識する)
・30:2で換気を行う(1サイクル)
・床面が固く平らな所で行う(エアマットは空気を抜き、ギャッチアップは下げる)
・疲弊し圧迫が弱くなる前に交代する(5サイクル程度)
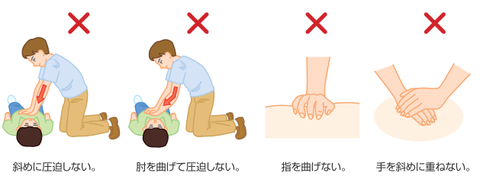
心停止時は、とにかく「絶え間ない胸骨圧迫」が求められています
ここで注意しなければならいのが、心停止した患者さんが開胸術後だった場合です
なぜ注意が必要かというと、開胸術は胸骨を切って行うのでそこに胸骨圧迫をしてしまうと心挫傷や手術部位の吻合部損傷など大きなリスクを伴ってしまいます
なので開心術後の心停止は、第一が胸骨圧迫ではなく除細動orペーシングorアドレナリン投与となります
※ハイケアユニットで上級医がいる場合は術後10日以内であればその場で開胸して直接心臓マッサージをする場合もあります(条件が整っていれば)
対応の違い
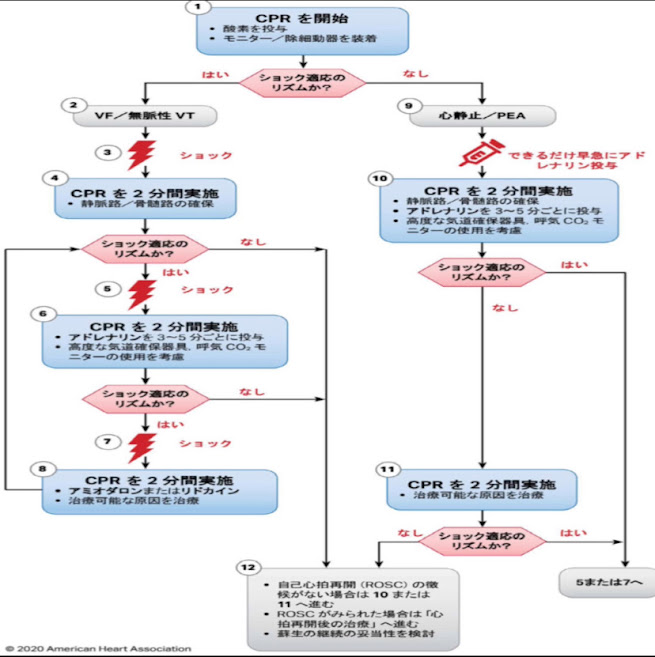
AHAのガイドラインにもあるように、心停止と判断する場合、4つのパターンを知らんなければなりません
それがVF/無脈性VT、心静止/PEAになります
除細動が必要か否なで初期対応が変わります
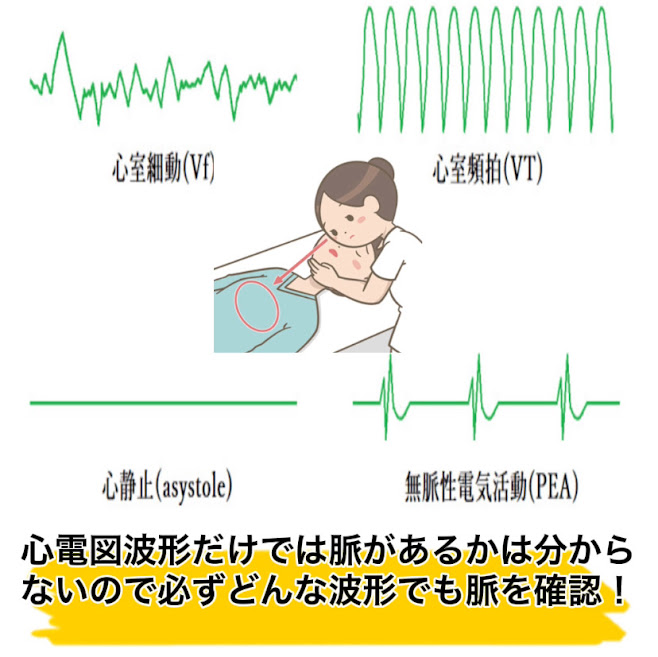
VF/無脈性VTは除細動適応あり
心静止/PEAは除細動適応なし
となります
・除細動適応ありのキホン
VF/無脈性VTでは、CPRを開始している状態であれば、いち早く除細動をかけます
なぜかというと、それが最速の治療となるからです
ここで注意が必要なのが、除細動を2回かけるまでアドレナリン投与を行ってはいけないということです
なぜかというと、除細動にて正常心拍に復帰してしまうと、アドレナリンの効果で再度VT/VFとなるリスクがあるからです
除細動の成功率として、1回目78%、2回目35%、3回目14%程度と言われています(4回目以降は生存率が限りなく低い)
この除細動の成功率から見ても、まずは除細動とし、2回目でもダメな場合アドレナリン投与されるという理由がわかります
もう1点アドレナリン投与で注意することが、投与間隔が3~5分ということです
パルスチェックが2分間隔に対してアドレナリン投与間隔は3~5分のため、毎回同タイミングにはなりません
そして、病院によってその3~5分の時間は異なるので、病院ルールを知っておく必要があります
後は、原因詮索し原因に対しての治療、不整脈が止まらなけれなアミオダロンやリドカインなどの薬剤投与が検討されます
・除細動適応なしのキホン
心静止/PEAは除細動適応ではないので、CPR開始しているのであれば、早急にアドレナリン投与となります
除細動はしないので、脈が戻るまで3~5分の間隔でのアドレナリン投与を施行しながら2分間隔でパルスチェックをしていきます
ここで注意しなければならないはPEAです
一見洞調律に見える波形でも脈が出ていないことがあるので、波形が正常に見えてもしっかりと頸動脈での脈の確認を行いましょう
必要な人員と役割

急変時対応では、とにかく人員の確保が重要です
いくら対応に慣れている人間が対応しても、人がいなければできることは限られます
ここでは急変時どんな役割が必要なのかまとめていきます
・胸骨圧迫(2名以上)
・除細動
・バックバルブでの換気
・挿管要因(医師)
・救急カート(挿管準備、薬剤準備)
・救急カートにない薬剤準備
・ルートキープ(薬剤投与)
・タイムキーパー
・記録
・指示出し
・主治医、家族への連絡
・点滴や検査のオーダー(医師)
このように急変時は迅速に対応するために、多くの人が適材適所に配置されます
自分がどこの役割を担うべきなのか、役割が足りない所がないかを考え行動します
情報共有をしなければならないため、発見者や担当看護師は重要な役割を持ちます
なぜ情報共有の点で発見者と担当看護師が重要かというと、発見者は初期対応を行い、かけつけたスタッフに状況を説明しながら対応を続ける役割があります
IVルートはあるのか、どこまでの処置をしていいのか、対応に当たって注意するべきことはあるのかなどを詳しく知っているのが担当看護師となるからです
個人の役割ではないですが、急変対応時に重要なのが`声’です
今自分は何をして、何をしてほしいのか、患者さんの状況はどうなのか、アドレナリンは何回打ったのか、除細動は何回したのか、挿管はできたのか
ごちゃごちゃした中だと、この声が正確に伝わらなくなります
特に、記録を書く役割は一歩引いて記録を書くので、正確な情報はその`声’によって得られるものが多いです
そういう意味でも無駄なく声を出すことが重要になります
急変対応編はいかがだったでしょうか
急変時はほんとに焦るし物がない状況も多いですよね
様々な状況設定で、何度もシュミレーショントレーニングを行うしかないですよね、、、
この記事が少しでも皆様のためになっていたら幸いです




【png】-320x180.png)









【png】-120x68.png)

コメント