こんにちは、たかしーです
今回は心房細動についてまとめてみました
80歳以上で、心房細動の方は3%もいるそうです
また、それ以上に循環器病棟や脳外科病棟では特に心房細動の患者さんがいると思います
体感ですが、病棟にいる患者さんで治療が必要な不整脈で1番多いのが心房細動だと思います
なので不整脈の中でも見る機会が多い心房細動を知っておくことで、より看護につなげられると思います
- 分類
- 発生機序
- 心電図の特徴
- 治療
分類
・発作性:心房細動が発現し、7日以内に自然停止
・持続性:心房細動が7日以上持続している
・慢性:心房細動が1年以上持続している
・永続性:除細動不応性の慢性心房細動
・孤立性:60歳以下で器質的心疾患や高血圧をもたない症例に発症した心房細動
このように、持続時間や除細動可能か、症例で分けることができます
一般的にカルテに書いてあるのは、時間での区分(発作性、持続性、慢性)が多いですよね
このような分類では、心房細動に対してのリズムコントロールにおける治療方針決定にあり、塞栓リスクの評価にはならないということを知っておきましょう
発生機序
心房細動は、自動能の亢進や心房筋にリエントリーを生じやすい異常な組織が存在することによって惹起されると言われています
また、多くの場合で左心房と肺静脈の境界を起源とした異所性の高頻度の興奮に始まります
これがリエントリーを引き起こして心房細動となります
・電気的リモデリング
電気刺激で健常な心臓に心房細動を誘発しても持続することはなく、通常 1分以内に停止します
しかし一旦持続が長引くと、心房細動は次第に自然停止しにくくなり、正常の洞調律に回復しても再発し易くなると言われています
心房に高頻度の興奮が持続すると、30分以内に心房の不応期が短縮する
→また高頻度の興奮が続くと、不応期の短縮に空間的な不均一化を伴い、伝導速度も低下する
→さらに数時間心房細動が持続すると活動電位持続時間を短縮させる
結果、心房内伝導の遅延と不応期の短縮が生じ、機能的なリエントリーが形成されやすくなります
・構造的リモデリング
構造的リモデリングとは、心房細動の持続により心房筋の肥大、細胞死、心房の拡大、線維化といった
週単位で生じる構造的変化が見られることを指します
このうち`線維化‘は伝導速度の減少と不均一化によるリエントリーの素地を形成するという、心房細動の維持に最も重要な役割を成してしまいます
心房細動が持続すると心房は伸展・拡張し、この機械的刺激がアンジオテンシンⅡの増加をもたら
します
アンジオテンシンⅡはAT1受容体に結合し、細胞外シグナルキナーゼを活性化させることで心房に線維
化を引き起こすと言われています
原因疾患
ストレス、飲酒、喫煙、過労、睡眠不足、脱水、加齢などの交感神経の亢進で生じる場合や僧帽弁狭窄症、心不全、心筋梗塞などの心疾患、糖尿病、甲状腺機能亢進症、高血圧などの心疾患以外でも心房細動発症の原因となります
特に心不全管理中や、術後などは脱水にもなりやすいため心房細動の出現がしばしば見られます
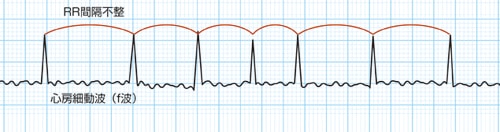
心電図の特徴
心房細動の心電図の特徴は
・細動波(f波)
・RR間隔が絶対的不整
この2つになります
f波は心房内における電気的興奮を表していて、350~700bpmに至ると言われています
そして、このf波はV1誘導で最も大きく観測されます
そのため、RRが不整な心電図だけれども、Ⅱ誘導でf波が分かりにくい場合はV1誘導を見てみましょう
RR間隔に関しては、基本的には不整となるのですが、一部例外があります
・完全房室ブロック
・促進性接合部調律
・ペースメーカによるペーシング
このような場合は、心房からの刺激を直接心室に伝導しているわけではないので、RR間隔が整になります
しかし、このような時でもf波は基本的に観測されるので見分けることができます

長期の慢性心房細動になると、心電図上の
f波も小さくなっていき見えにくくなるよ
治療
心房細動の治療には大きく2つに分けて、リズムコントロールとレートコントロールがあります
リズムコントロールとは、心房細動を洞調律に戻すための治療
レートコントロールとは、安静時心拍80回/分以下、運動時心拍110回/分以下に抑えるように薬剤コントロールする治療
となります
ぱっと見だとリズムコントロールの方が良さそうな感じがしますが、実際には生命予後の観点からも、QOLの観点からも大きな差異はないとされています
そのため、どちらの治療をするかは、動悸などの自覚症状の強さや血圧の低下などその患者さんの背景によります
リズムコントロール
リズムコントロールにも以下のような方法があります
・抗不整脈薬(アミオダロン、フレカイニド、ソタロールなど)
利点:3つの内唯一生体侵襲がない治療(薬剤を体内に入れるということ以外で)、その日のうちに始められる
欠点:どの薬剤も洞調律維持率が50%程度、副作用のリスクがある(特にアミオダロンで間質性肺炎)
・カテーテルアブレーション
利点:低侵襲のカテーテルで治療することができる(順調だと3~4日程度の入院)
欠点:単一セッションでは洞調律維持率55%程度(複数回で71%程度になる)、カテーテルによる合併症のリスク
・Maze術
利点:手術時は心房細動が再発しても血栓ができにくいように左心耳閉鎖も同時に行える
欠点:基本的には開心術+Maze術で行うので簡単には行えない
レートコントロール
レートコントロールは薬剤でのコントロールになります
使用される薬剤はβブロッカー、非ジヒドロピリジン系のCa拮抗薬です
ジギタリスも使用されていますが、予後を悪化させるというデータもあるようなのです
この2つの使い分けとしては
心不全があればβブロッカー、心不全がなければ非ジヒドロピリジン系のCa拮抗薬
というように大まかに分かれています
どのくらいの心拍数管理に設定するかというと、それも患者さん次第になりますが
症状が改善すれば80~110回/分程度
症状が改善しなければ80回/分以下
のように管理したりします
いかがだったでしょうか
心房細動は本当によく目にする不整脈なので是非機序から理解してみてください
この投稿は様々な文献や↓の本を参考にさせていただいています







【png】-320x180.png)









コメント